病例摘要
1、主诉及现病史
患者男性,66岁,因“咳嗽14天,胸闷、纳差8天”于2020年2月10日入院。
患者14天前无明显诱因出现咳嗽,痰少量,干咳为主,未在意。8天前无明显诱因出现胸闷、纳差,咳嗽症状同前,伴有全身乏力,期间最高体温37℃,无寒战等表现。就诊于武汉当地医院,查胸部CT提示双肺斑片状阴影,考虑病毒性肺炎可能,新冠核酸未测,给予阿比多尔、更昔洛韦抗病毒治疗,现自感胸闷症状较前加重,为进一步诊治入院。
2、既往史及流行病学史
既往体健,少量饮酒史,否认高血压、糖尿病等病史,余无特殊。
发病前14天内与新型冠状病毒感染者(核酸检测阳性者)有接触史,爱人因“咳嗽、发热”考虑疑似病例。
3、体格检查
患者神志清,精神差,入室未吸氧情况:经皮血氧饱和度(SpO2) 70%,心率111次/分,血压 119/83 mmHg,呼吸频率 30次/分,体温 37.0℃;全腹部无压痛、反跳痛,胸、腹部未做听诊。
4、实验室检查
入院后立即行核酸检测呈阳性。入院后查实验室指标如下。
5、辅助检查
胸部CT(2020年2月2日于外院):双肺斑片状阴影,考虑病毒性肺炎可能。
诊断与治疗
患者老年男性,急性病程,有咳嗽,胸部CT提示双肺斑片状阴影。呼吸气促,吸室内空气SpO2<93%,核酸检测为阳性。入院诊断:新型冠状病毒肺炎(重型)。
入院后嘱患者卧床休息,双鼻导管吸氧5 L/min,呼吸急促症状较难改善,面罩吸氧10 L/min,SpO2维持87%左右。因给予经鼻高流量吸氧,流量为50 L/min,吸氧浓度60%。后给予右美托咪定持续泵入,患者较为耐受,氧饱和度95%以上,呼吸频率维持20次/分以下。综合临床症状及影像学表现,考虑患者发展为急性呼吸窘迫综合征(ARDS),继续经鼻高流量吸氧辅助支持。诊断:新型冠状病毒肺炎(危重型)。
继续予以阿比多尔、连花清瘟胶囊。由于患者饮食欠佳,同时口服一定量肠内营养液及输入白蛋白治疗。监测患者体温(入室最高体温为37.4℃)及症状变化,嘱患者多饮水,避免脱水发生。监测电解质情况。患者病情危重,严密监测病情变化。后患者胸闷症状逐渐好转,SpO2维持到95%左右,逐渐降低吸氧浓度,3天后,停止白蛋白输入。因消化道不良反应停止阿比多尔治疗,但患者仍然坚持口服连花清瘟胶囊,余治疗同前,继续进行实验室检查及血氧饱和度等监测(图1)。
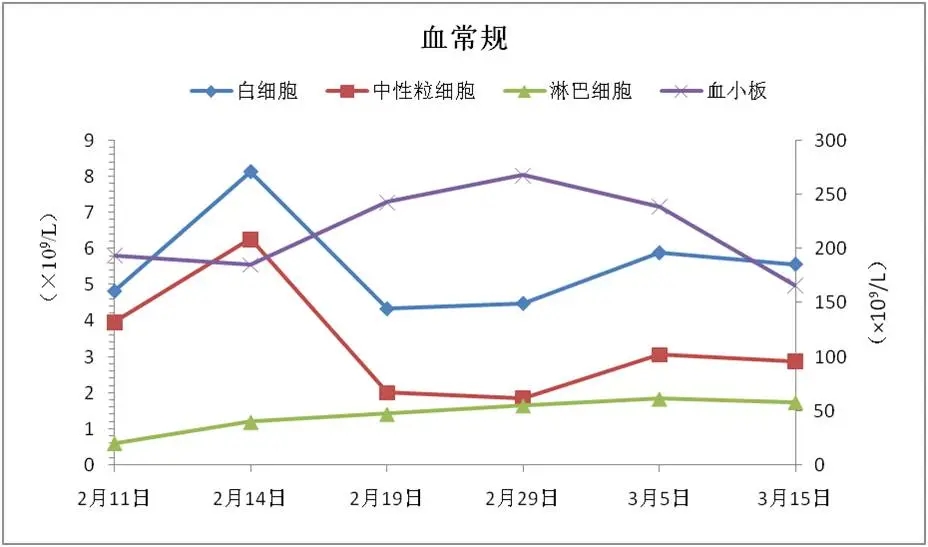
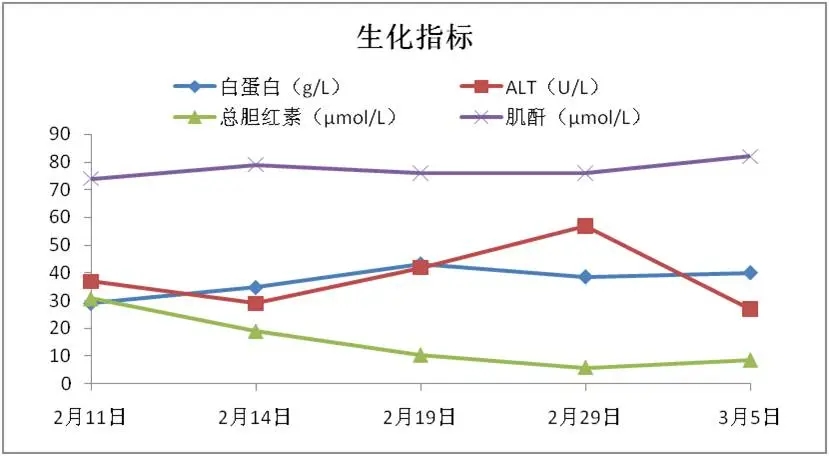
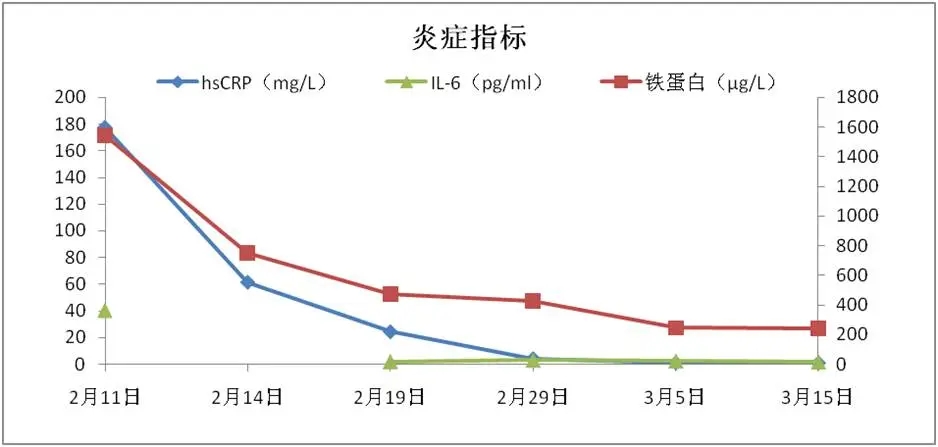
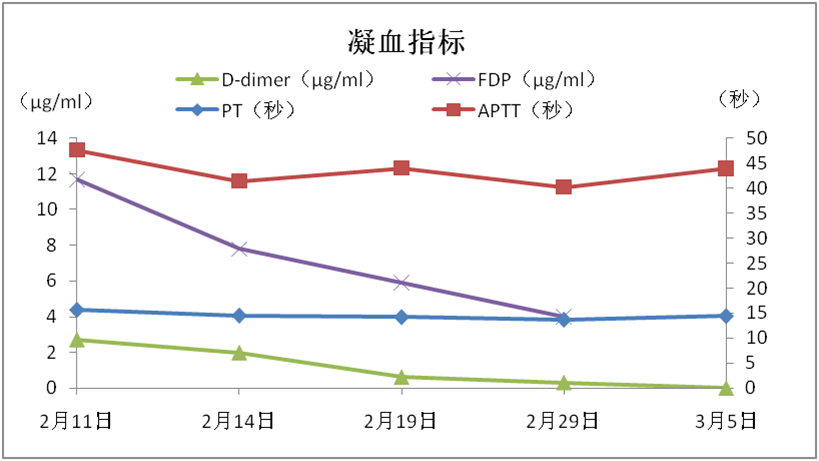
图1 患者入院后实验室检查结果
患者经呼吸机支持后,憋喘症状逐渐好转,于2020年2月16日脱离高流量吸氧后,给予面罩8 L/min吸氧可耐受,于2月17日、2月29日、3月15日行胸部CT,示肺部病变逐渐改善(图2)。
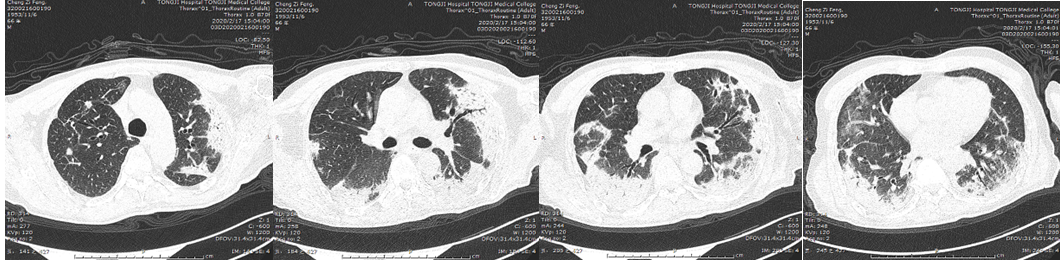
2月17日胸部CT
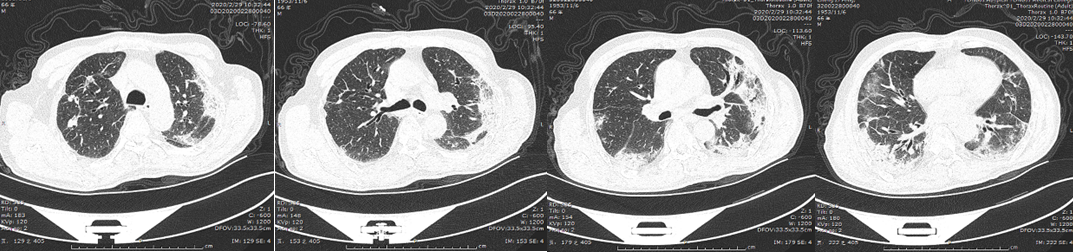
2月29日胸部CT(较前有所吸收)
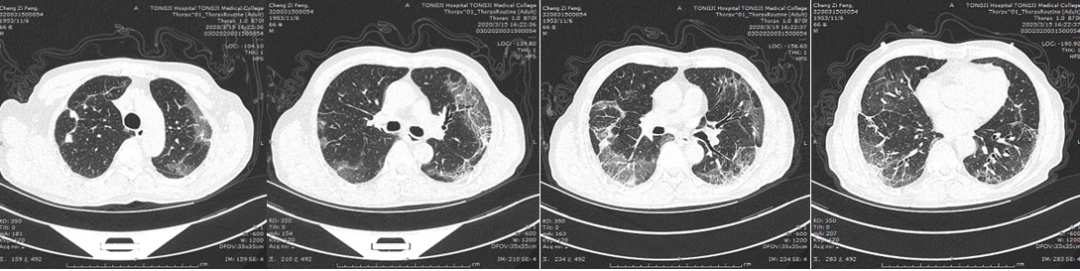
3月15日胸部CT(较前明显好转)
图2 患者脱离高流量吸氧后,胸部CT示病变逐渐改善
3月1日面罩5 L/min吸氧改为双鼻导管5 L/min吸氧,后逐渐降低吸氧条件,3月15日停止吸氧后无明显不适。后患者于3月18日出院,病情平稳,体温正常大于3天,可耐受不吸氧,症状较前明显改善,新冠病毒检测2次阴性,胸部CT渗出性病变较前明显改善。
诊疗分析
患者老年男性,急性病程,有咳嗽,胸部CT提示病毒性肺炎。其为武汉居民,流行病学史明确,入院后鼻咽拭子阳性。根据症状(呼吸气促、呼吸室内空气SpO2<93%),后需经鼻高流量氧疗支持维持氧合,考虑新型冠状病毒性肺炎(危重型)。
入院后患者主诉胸闷,心率与呼吸频率均较快,血氧饱和度较低,提示患者病情较重,需要经鼻高流量支持通气,实验室指标提示白细胞不高,淋巴细胞数量较低,符合新冠病毒感染的典型特征。同时凝血功能异常,C-反应蛋白、铁蛋白、IL-6等炎症指标均较高,其他脏器功能尚可,主要为呼吸系统症状,给予呼气末正压通气(PEEP)后,患者胸闷症状缓解。综合临床症状及影像学表现可以诊断该患者为ARDS。
患者出现低氧血症需要呼吸支持时,我们给予经鼻高流量通气,为了减少呼吸驱动,同时给予右美托咪定持续泵入。在实际应用中,该正压通气改善患者症状较理想,并没有进一步采取俯卧位等其他手段。患者症状1周后改善,面罩吸氧能够耐受,其他器官功能尚可,也预示患者预后较好。
讨论
新型冠状病毒肺炎(新冠肺炎),其病原体是为SARS-CoV-2(新冠病毒),属于β属冠状病毒,单股正链RNA病毒,有包膜,直径60~140 nm。
不同个体、不同人群对于SARS-CoV-2感染的反应不同,临床表现也不尽相同。常见症状有发热、干咳及乏力等,有可能存在鼻塞、流涕、咽痛、腹泻及味觉丧失等不典型表现,症状较重者可表现为气促和呼吸困难等。目前有较多临床描述性研究发布,对于新冠肺炎导致的症状及相关实验室指标也均有不同程度的描述,国家也不断更新了诊疗方案,但对典型病例的综合展现仍然有助于增加我们对新冠病毒感染的总体认识。
人体对于病毒感染有一定自限性。目前的研究显示,新冠肺炎早期症状不典型,发展到14天左右为疾病进展期,临床出现明显咳嗽、胸闷、喘憋及呼吸困难,胸部CT初期表现为渗出性病变增多,在疾病进展期给予支持治疗,患者可逐渐恢复。我们在治疗中发现,老年患者、基础疾病较多者更多表现为预后较差,年轻患者更多为轻症或无症状感染。一些实验室检查,比如白细胞降低、淋巴细胞减少、心肌酶升高、炎症指标升高均已经在临床上作为预后差的指标。
虽然我们称之为“新冠肺炎”,但绝对不仅仅是“肺炎”这么简单。SARS-CoV-2的靶点是血管紧张素转换酶2(ACE2),理论上,全身存在该靶点的器官都存在感染风险,但目前相关证据较少。更多的可能性是病毒感染肺部后,引起全身的免疫应答,导致我们在临床中观察到的脏器损伤相关指标升高,比如肝酶、肾功能、心肌酶等,甚至凝血指标也明显异常。我们也不能仅仅停留在这些表象,人体是个复杂的整体,目前也有一些文章从机制等方面展开研究。
“简单、有效”是临床的治疗原则。简单之极的体现就是有些患者无需药物治疗就可以痊愈,我们对于这部分患者的治疗就是多一些精神鼓励,让患者多休息、多饮水,增加营养,避免病情进一步加重。而有一部分患者病情较重,我们对于药物的选择比较慎重。对于新冠肺炎,已有的抗病毒药物缺乏强有力的有效性证明,当我们无法明确该药物的有效性,而药物又存在一定副作用时,应当尽量减少药物的使用,更多的是在患者出现病情变化时给予一定的器官功能支持。
对于发生低氧血症的患者,氧疗支持较为重要,如果病情进一步加重,发生ARDS,就需要进行呼吸支持干预。该患者经普通氧疗效果较差,后给予经鼻高流量氧疗效果较好,流量较高的高浓度氧气产生的PEEP可显著改善患者氧合,同时加温加湿可明显增加舒适性,患者耐受性较好。有研究显示,为改善氧合而预先进行肺保护性通气策略,正压通气可明显改善新冠肺炎患者预后。适当PEEP,小潮气量,同样在应对SARS-CoV-2感染导致的低氧血症方面有一定疗效。限制潮气量,降低气道压,可防止肺部损伤进一步加重;适当PEEP可保证肺的开放,防止发生肺不张。
新冠肺炎患者ARDS的影像学表现与传统ARDS略有不同,当临床中发生持续较难改善的低氧血症情况时,俯卧位通气只对部分患者有效。有些学者提出俯卧位通气时机要更加提前,甚至在面罩吸氧时就可以鼓励患者自行俯卧或侧卧,可对临床症状有一定改善。
对于膜肺氧合(ECMO)的支持,笔者认为应因人而异。一是根据患者具体病情及其耐受程度等综合考虑是否使用,二是医疗护理团队对于ECMO的熟悉程度。临床治疗没有最好,只有最适合。
小结
该病例是典型的新冠肺炎病例。患者老年男性,症状较为典型,以咳嗽起病,干咳为主,随后出现胸闷表现,伴有低热。在疾病进展期及时采用经鼻高流量吸氧辅助支持,治疗原则为“简单、有效”,药物治疗为辅。后患者炎症指标逐渐降低,淋巴细胞水平逐渐升高,逐渐顺利康复。肺保护性通气策略也许是目前对于SARS-CoV-2导致的ARDS的有效治疗手段。
